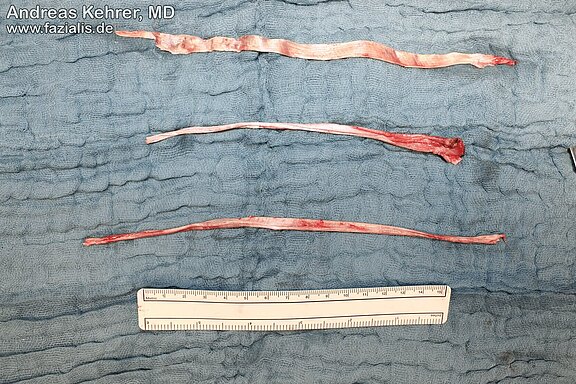
Bei der Fazialisparese hängt der Mundwinkel der gelähmten Seite wie bei einer Hängebrücke herunter, bei der das Stahlkabel auf einer Seite nicht fixiert ist. Zur Korrektur des Herabhängens kann der Mundwinkel am Jochbogen (der prägnante Knochen unterhalb des Auges dient sinnbildlich als „Stütze“) „aufgehangen“ werden. Hierfür kann beispielsweise körpereigenes Bindegewebe aus dem Oberschenkel oder aber Sehnengewebe aus dem Unterarm verwendet werden. Körpereigenes Gewebe eignet sich besonders, da es im Gegensatz zu künstlichen Materialien keine Abstoßungsreaktionen hervorruft und dem originären Gewebe, bezüglich der Elastizität und Spannung, ähnlicher ist [1, 2]. Am häufigsten wird zu diesem Zweck die Fascia lata (flächiges und gleichzeitig straffes Bindegewebe aus dem Oberschenkel) verwendet. Diese wird am seitlichen Oberschenkel gewonnen, wofür nur kleine Hautschnitte benötigt werden [3]. Funktionell kann auf das Gewebe an dieser Stelle verzichtet werden. Es entstehen somit keinerlei Funktionsdefizite der Gliedmaße, wie beispielsweise beim Gehen. Das Eigengewebe wird nach entsprechende
Bearbeitung und Vorbereitung in kleineren Streifen über einen unauffälligen Face-Lift-Zugang eingebracht. Es wird am Mundwinkel und Mundringmuskel fixiert und am gleichzeitig am Jochbogen aufgehängt. Hierdurch kann schlaffes Gewebe im Wangen-, Lippen- und Mundwinkelbereich deutlich gestrafft werden. Die Spannung wird individuell an den Patienten angepasst, um eine möglichst gute Ruhesymmetrie herzustellen. Die Patienten profitieren außerdem von einer Verbesserung der oralen Kontinenz und Aussprache [4].
Dieses Verfahren eignet sich beispielsweise für Patienten, die aus bestimmten Gründen nicht für eine dynamische Rekonstruktion (Reanimation der Mimik durch Muskeltransplantat oder motorischer Ersatzplastik) in Frage kommen.
Die Operation kann jedoch auch mit einer dynamischen Rekonstruktion, z.B. einer freien Muskeltransplantation kombiniert werden [4]. Hiermit werden bei Patienten mittleren Alters häufig die besten ästhetischen und funktionellen Ergebnisse erzielt. Während das Fascia lata -Eigengewebe die Symmetrie in Ruhe, d.h. wenn der Patient sein Gesicht entspannt, herstellt, so sorgt beispielsweise beim Lächeln/Lachen der freie funktionelle Muskel für eine Symmetrie mit der Gegenseite.
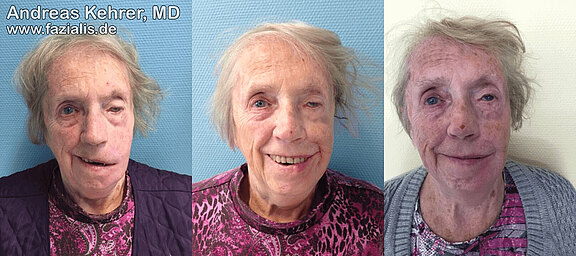
87-jährige Patientin: das Stigma einer Fazialisparese durch die Asymmetrie wird beim Lächeln besonders deutlich und führt häufig, wie auch bei dieser, sonst sehr lebensfrohen und geselligen Dame, zu Rückzugstendenzen aus der Gesellschaft. Die ständig durch den unkontrollierbaren Speichelfluss über den hängenden Mundwinkel links verschmutze Oberbekleidung spielt häufig eine Rolle (linkes Bild). Nach plastisch-chirurgischer Rekonstruktion gelingt der Patientin ein symmetrisches Lächeln mit geöffneten Lippen und "Zähne zeigen". Durch die Wiederherstellung der oralen Kontinenz ist die Bluse frei von Speichelantragungen. Die Lidkorrektur des linken Auges war zu diesem Zeitpunkt noch nicht vollzogen (Bildmitte). Nach Brauenanhebung, Einbringung eines adaptierten Platingewichtes in das Oberlid und Unterlidkorrektur ist das Sehvermögen auf dem linken Auge wieder möglich. Die Pupille zeigt sich nicht mehr durch das Oberlid verdeckt. Die Patientin hat wieder deutlich an Selbstvertrauen zurückgewonnen und steigerte ihre Sozialaktivitäten postoperativ enorm.
Quellen:
[1] Morgan AS, McIff T, Park DL, Tsue TT, Kriet JD. Biomechanical properties of materials used in static facial suspension. Arch Facial Plast Surg. 2004;6(5):308-10.
[2] Constantinides M, Galli SK, Miller PJ. Complications of static facial suspensions with expanded polytetrafluoroethylene (ePTFE). Laryngoscope. 2001;111(12):2114-21.
[3] Leckenby JI, Harrison DH, Grobbelaar AO. Static support in the facial palsy patient: a case series of 51 patients using tensor fascia lata slings as the sole treatment for correcting the position of the mouth. J Plast Reconstr Aesthet Surg. 2014;67(3):350-7.
[4] Rose EH. Autogenous Fascia Lata Grafts: Clinical Applications in Reanimation of the Totally or Partially Paralyzed Face. Plastic and Reconstructive Surgery. 2005;116(1):20-32.